─死亡に至るケースがある大動脈瘤(りゅう)とはどういった病気ですか。
大動脈は心臓から血液を送る一番大きな血管です。心臓から頭の上方に向かい、喉の下の辺りで傘のハンドルのように曲がって下方に向かい、へその高さで二股に分かれますが、分かれる手前までの部分を言います。途中で頭や両手、肝臓などの臓器、両足に向かう血管が枝分かれしています。大動脈瘤は通常胸部3センチ、腹部2センチの大動脈の太さが1・5倍以上に拡張し、こぶができる状況です。こぶは大きくなって2倍を超えてくると破裂しやすくなります。島根大学病院では、新規の患者数は年間30~40人います。
─原因は何ですか。
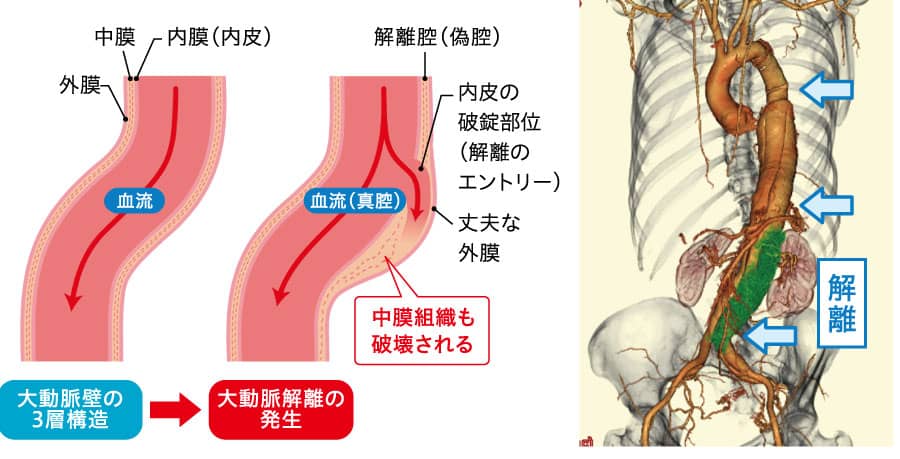
血管の老化現象による動脈硬化が主な原因で、なりやすいのは高齢者です。喫煙者、高血圧、糖尿病、ドロドロ血の人に起きやすく、女性よりもコレステロールが高くなる年齢が早い男性がなりやすいと言われています。大動脈は輪切りにすると血管の骨格をつくる外膜、心臓からの圧力を吸収しクッションのような役割を果たす中膜、血液をスムーズに流す内膜の3層構造です。大動脈瘤は中膜が硬くなり、内膜がボロボロになり血管がもろくなるのがポイントです。
大動脈瘤には構造上、外膜、中膜、内膜がそのまま大きくなり瘤となる「真性」と、内膜と中膜、外膜の間に血液が流れ込み、裂けてしまう「解離性」があります。
─真性大動脈瘤は具体的にどのような症状になりますか。
真性はゆっくり大きくなり、無症状なのでほとんどの人が気付きません。健康診断の精密検査の際にコンピューター断層撮影(CT)で判明するパターンが多いです。唯一、症状が出るのは、大きくなって破裂する時で、激痛が走ります。
手術をせずに経過を見た場合の1年間の破裂率は、拡大するにつれて高くなり、元の大きさの2倍を超えたあたりから、格段に上昇します。このため、治療は大動脈瘤の経過を見ながら、大きくなってきたら手術をします。
─解離性大動脈瘤は死亡につながるリスクが高いそうですね。
頭や臓器に流れる血管が大動脈から引っこ抜け、脳梗塞や臓器に血が流れなくなったり、外膜が耐えきれなくなって破裂したりして急死の可能性があります。何もせずに放っておくと1時間に1~2%ずつ死亡率が上がっていき、72時間以内に多くが亡くなってしまいます。突然起きてしまい、発症すると今まで経験したことのない激痛が走ります。
分かった時点から治療が必須ですが、解離性は心臓から上向きの上行大動脈が裂ける「スタンフォードA型」が即手術が必要で、上行大動脈以外の胸部から腹部の下行大動脈が裂ける「同B型」は、破裂の危険性が若干下がるため血圧を下げ、痛みを取り除き、絶対安静にしてA型にならないような処置をします。
─真性、解離性の手術による治療方法はどういったものですか。
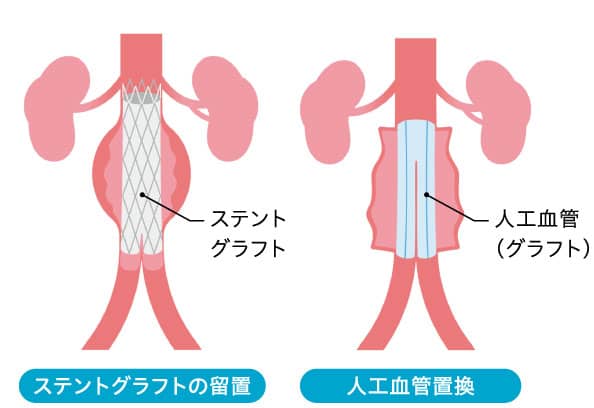
いずれに対しても昔からある治療で、大動脈を人工血管に置き換える手術が一般的です。化学繊維でできた人工血管は枝分かれしたものなど形がさまざまで、患部によって選べます。3カ月経過すると内膜が張っていくため、人工血管と自分の血管の見分けがつかないくらいなじみます。スタンフォードA型の場合は上行、弓部大動脈だけを人工血管に置き換え、リスクの低いB型にしてから治療を続けます。
20年ほど前から、カテーテルで患部にステントグラフトという人工血管を挿入し、悪いところに血を流さない手術も行っています。局所麻酔で負担も小さいです。スタンフォードA型の場合や枝分かれした部分では難しいですが、腹部の大動脈瘤の破裂には優先的な選択肢になりつつあります。

お腹の“コブ”?
大動脈瘤は大動脈にできた“コブ”です。瘤とは“コブ”のことです。この“コブ”は無症状で大きくなり、突然破裂する危険性がある点が厄介です。腹部の大動脈瘤の場合、お腹に拍動する“コブ”があれば要注意です。一旦破裂すると致死率が高く、「突然死」につながります。小説家の司馬遼太郎さんもこの疾患で亡くなっています。原因の第一は高齢者に多い動脈硬化で、早期発見・早期治療が鍵となります。心配な方は、島大病院の心臓血管外科に相談されることをお勧めします。
島根大学医学部附属病院
病院長 椎名 浩昭



