脳卒中で亡くなる人は多く、がん・心疾患・肺炎に次いで死因の第4位となっています。「いきなり倒れて亡くなる」「大きな後遺症が残る」など怖いイメージを持たれがちですが、予防や早期発見も可能。脳神経外科の林健太郎先生にお話を伺いました。
脳卒中には、血管が「詰まる」脳梗塞、「切れる」脳内出血・くも膜下出血があります。主な要因は加齢と生活習慣で、高血圧や動脈硬化などがあると発症する可能性が高くなります。
就寝中や運動中、入浴中など、どのような状況でも脳卒中が発症する可能性があり、シチュエーションによる発症の大きな差はありません。寒暖差による血圧の変動、いわゆるヒートショックが引き金になることも稀にあるので、「脳卒中は冬に多い」といわれてきました。しかし最近は夏が大変な高温で、熱中症による脱水で血液の濃度が高くなり脳梗塞が起こることも少なくありません。強い怒りなどでひどく興奮したときに細い血管が切れ、脳内出血が起こる場合もあります。季節や状況を限定せず、高血圧や動脈硬化、脂質異常症などをお持ちの方は特にいつでも起きうると思ってください。
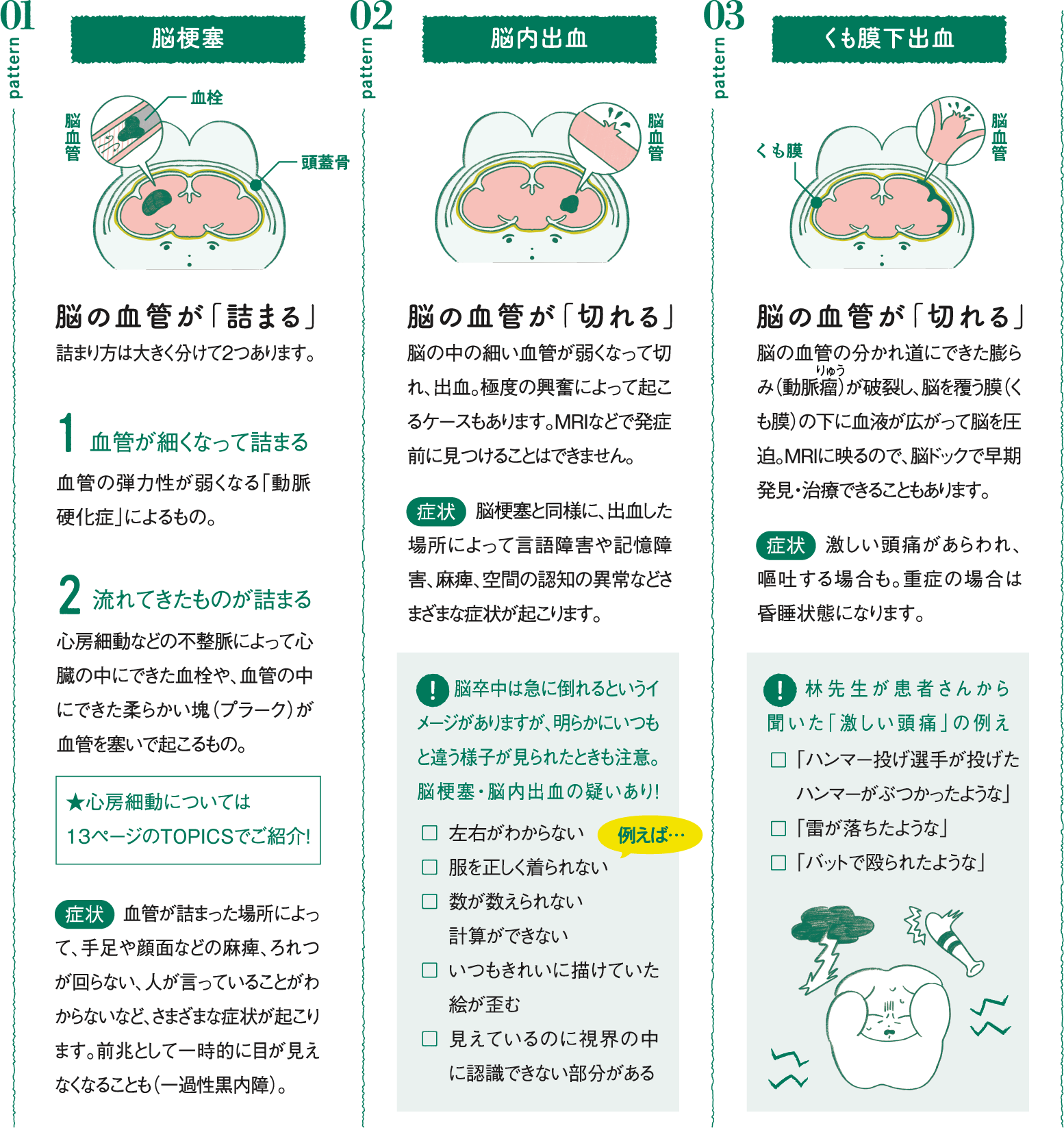



脳卒中はいずれも60歳以上から増えるといわれていましたが、最近は不摂生による高血圧や脂質異常症の人も多いためか、50代での発症も珍しくありません。さらに、30〜40代でも睡眠不足のまま無理に働いたりして、高血圧による脳内出血を起こすことも。
予防のためには人間ドックや健康診断を毎年受け、自分自身のリスクを知ることが大切です。リスクが見つかれば、血圧を下げる薬や抗血栓薬の服用などで予防が可能。動脈瘤が見つかった場合は、破裂する前にカテーテルや開頭手術で処置します。
生活の中でできる予防法は、バランスの良い食事、適度な運動、十分な睡眠といった一般的な生活改善が中心。運動は大きな負荷がかかるものをする必要はなく、ラジオ体操や軽いウォーキングでも効果が期待できます。とにかく少しでも活動することが大事。ボランティアや農作業、犬の散歩などの習慣がある人は脳卒中になりにくい傾向があります。

日頃から自宅で血圧を測り、かかりつけ医に数値を見せて今の状態を確認しましょう。

首の血管は動脈硬化が分かりやすい場所で、超音波で検査が可能。60歳以上の人や糖尿病の人は循環器内科医が検査を勧めることがあります。高血圧・高脂血症などのリスク要因があれば、若くてもかかりつけ医に相談を。人間ドックのオプションで付けられる場合もあります。

MRIで頸動脈や脳を撮影し、動脈硬化や動脈瘤などの異常を見つけます。人間ドックのように毎年受ける必要はなく、3~5年に1回でOK。
島大病院の治療体制
救急隊や地域の医療機関が直接医師に連絡できる「脳卒中ホットライン」を設置し、初動時間を短縮しています。処置後は集中治療室「脳卒中ケアユニット(SCU)」で患者さん3人に対し1人の脳卒中専門看護師がケアします。他の診療科と連携して全身管理を行い、状態に合わせたリハビリも。発症してすぐの緊急処置から回復期まで、細やかに支える体制を整えています。
治療の後も笑顔で暮らすために
島根県では今年5月、島大病院を中心機関とした「脳卒中・心臓病等総合支援センター」が設立されました。県と大学病院が連携して運営しています。
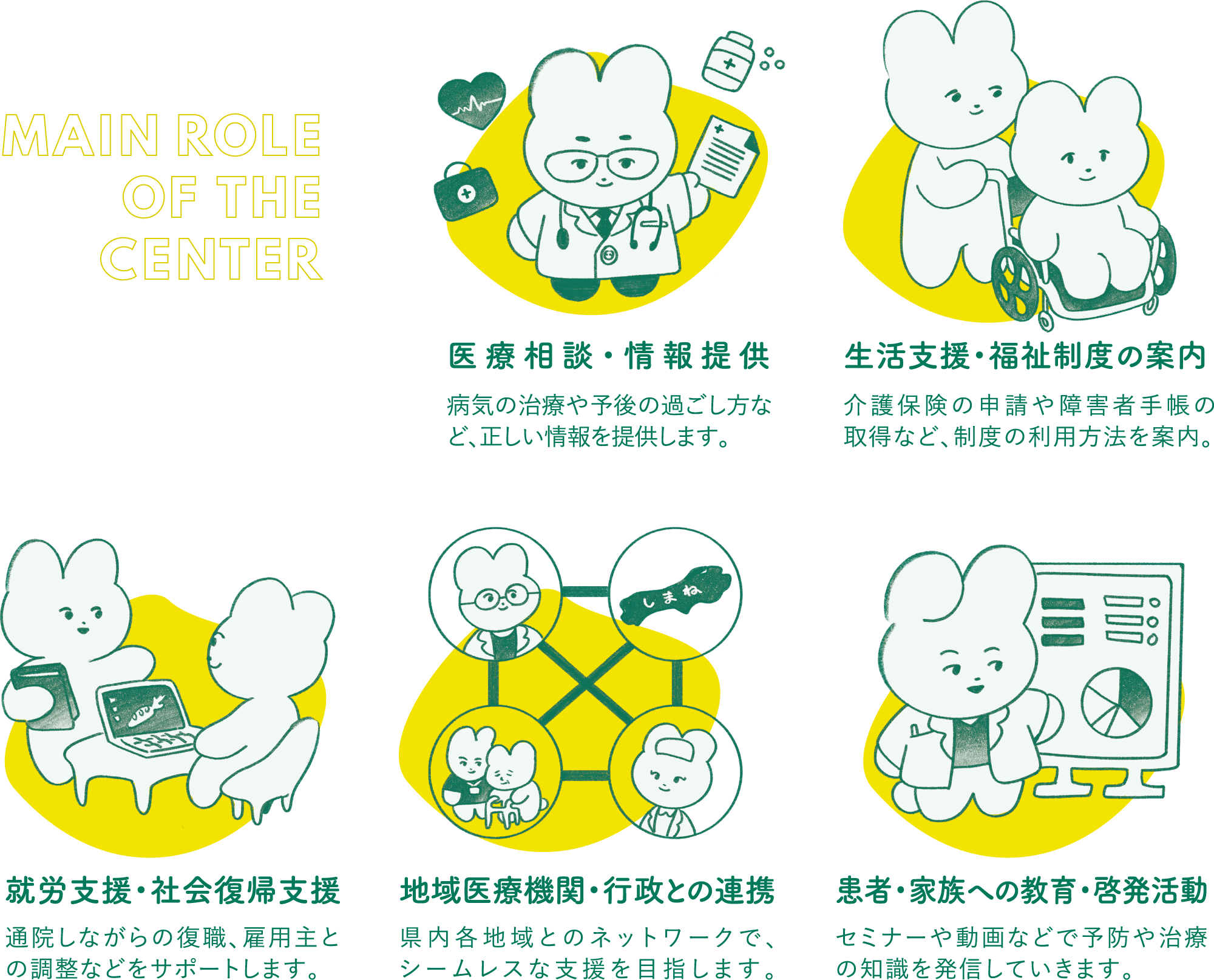
センターでは、脳卒中や心臓病の患者さんやご家族を包括的にサポートします。治療・リハビリはもちろん、病気の理解や再発防止のための正しい情報の発信、相談対応、役立つ制度のご案内などを通じて、患者さんの社会復帰・生活復帰をお手伝いします。
例えば、脳卒中で後遺症が残り、自宅での介護や通所サービスが必要になった方には介護制度を紹介。行政の窓口にもおつなぎします。病気で就労に困難を感じる場合は、復職支援や職場との調整も行います。
また、浜田・益田・松江地域の中核病院など地域の医療機関との連携も進めています。目指すのは、住み慣れた地域で自分らしく暮らしながら治療できるネットワークの構築。島大病院で治療をされた方もそうでない方も、過去に発症し現在まで悩みを抱えている方も、ケアに悩むご家族も、幅広く支えられる体制を目指していきます


1995年長崎大学医学部卒業。
2005年にアメリカ・ケンタッキー大学へ留学。その後長崎大学脳神経外科で脳血管障害などの診療に携わり、2015年から佐世保市総合医療センターで長崎県北部の地域医療を担当。2020年に島根大学医学部附属病院高度脳卒中センター教授に着任し、2023年より脳神経外科教授。脳神経外科専門医、脳神経血管内治療専門医、脳卒中専門医、脳神経血管内治療指導医、脳卒中指導医。
しろうさぎ82号より(2025年12月発行)