がんの治療は年々進歩し、薬の種類も増えています。最近は「がんゲノム医療」「免疫治療」などの新しい言葉がメディアで取り上げられることも。でも、言葉だけではどんなものかイメージが掴めないもの。腫瘍内科・先端がん治療センターの田村研治教授に、詳しいお話を伺いました。
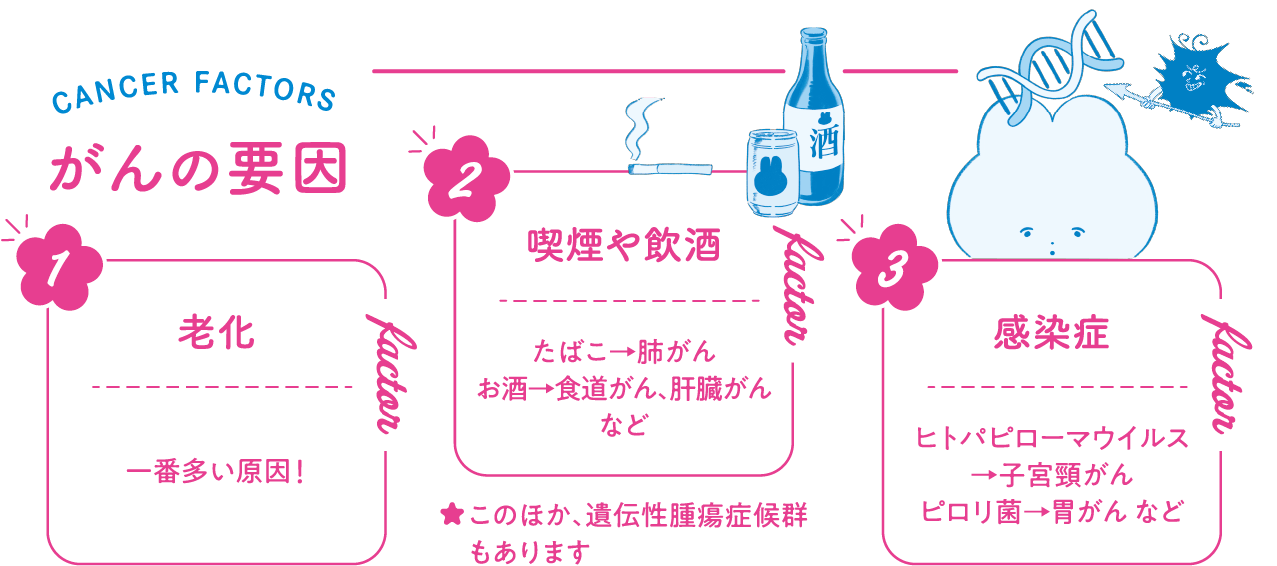
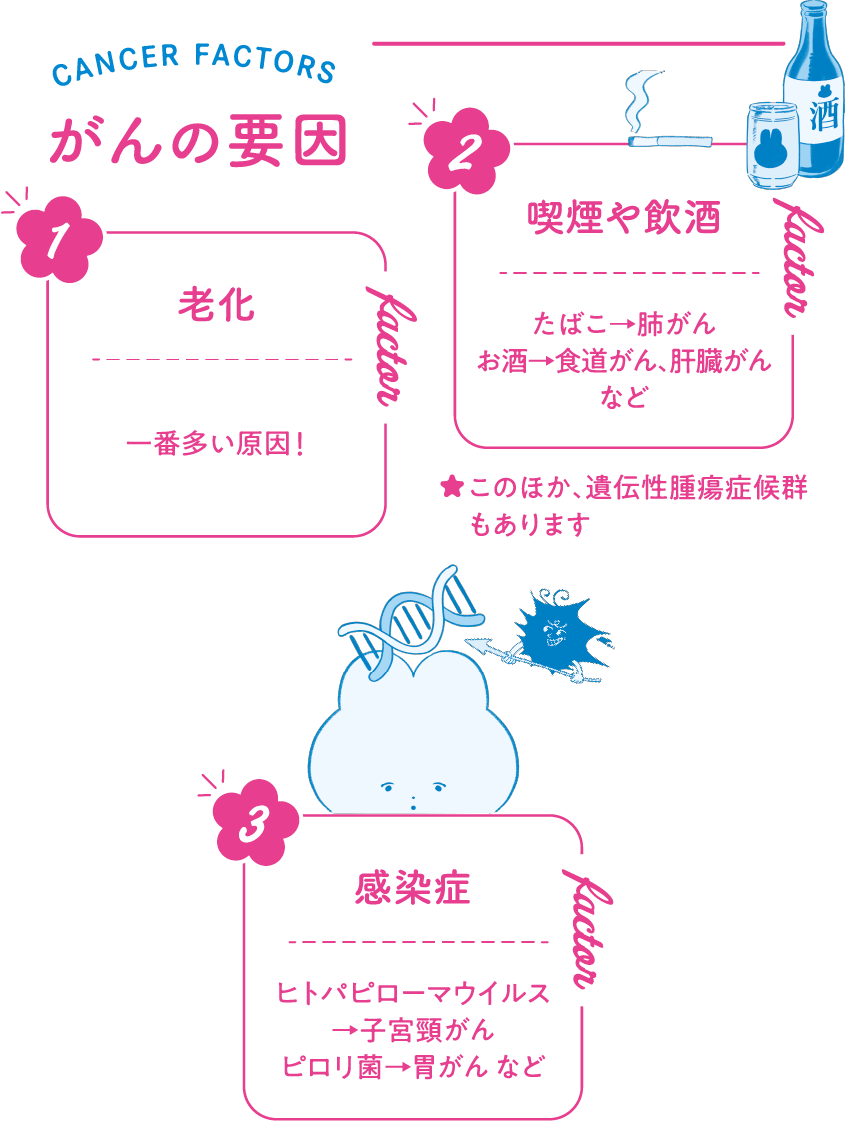
がんは細胞の遺伝子異常によって発生します。遺伝子とは、生物の体を作る設計図のDNAに含まれる情報単位。A・T・C・Gという4種類の塩基配列として記録されます。この配列の一部が、加齢に加え、タバコ・お酒といった生活習慣などが影響して変化。感染症の罹患でも起こり得ます。通常はそれを修復する力がありますが、対応しきれなくなると正常な細胞ががん細胞に変異します。
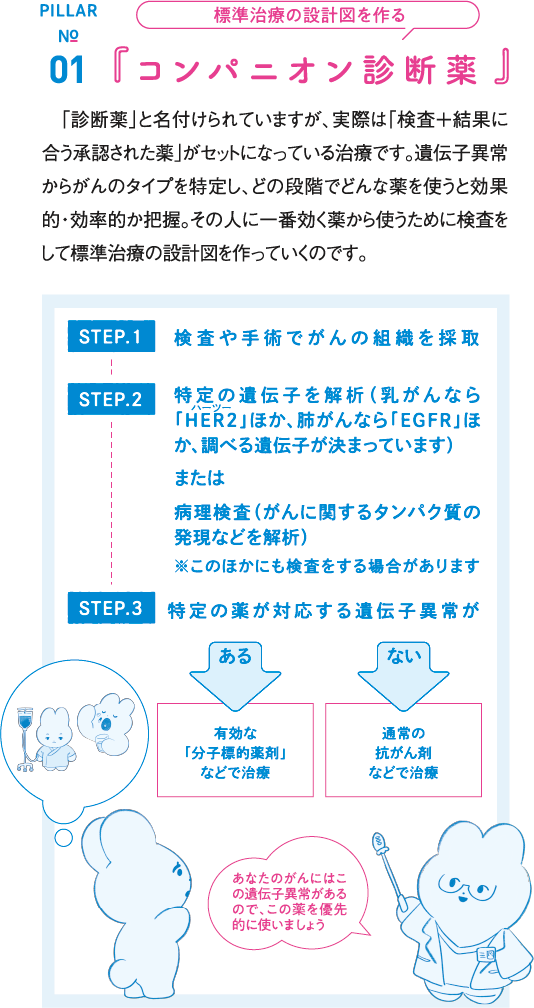
がんの原因となる遺伝子異常に応じた「分子標的薬剤」が2000年ごろから次々と開発。さまざまながん種で使われています。例えば乳がんの場合、どのがんも通常の診療では同じ乳がんに見えます。しかし乳がんの細胞を細かく検査していくと、遺伝子異常が起こっている箇所が違うことがあります。その違いに合わせて最適な「分子標的薬剤」を使っていくのです。
これによって「この薬が合うので、優先的に使おう」「この薬を基本の抗がん剤と一緒に使おう」と患者さんごとのがん細胞に合わせて薬を選択して、治療できるようになりました。また、その人のがんの性質や進行状態に合わせ、段階的な治療のスケジュールを組む「コンパニオン診断薬」がスタンダードに。個人個人の最適な設計図のもとで、効率的に治療ができる時代になっています。こういった遺伝子に関わるがん医療を「がんゲノム医療」と言います。


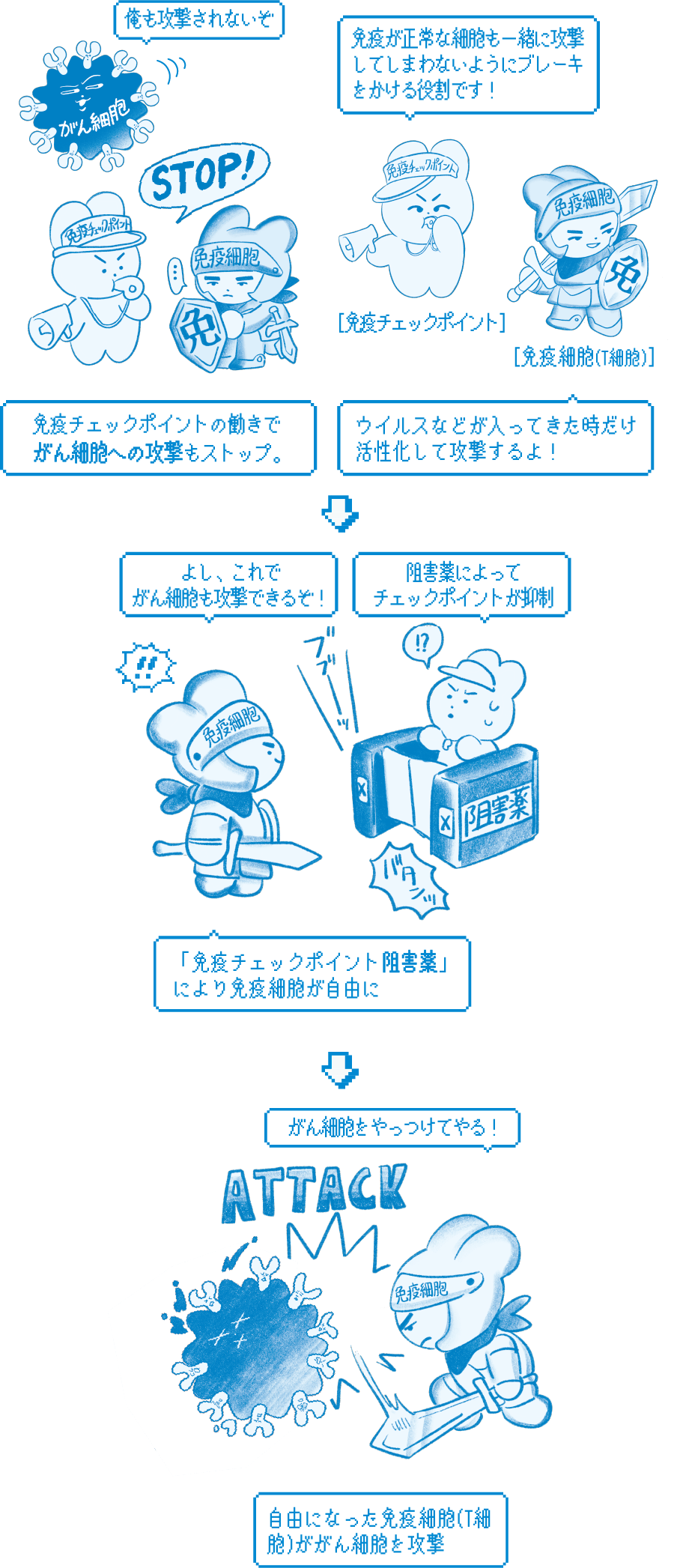
近年、多くのがん種の標準治療に「免疫治療」が入ってきました。これは自分の免疫にがんを攻撃させる治療。この分野で近年大変重要になっているのが、本庶佑先生のノーベル賞受賞で注目を集めた「免疫チェックポイント阻害薬」。簡単に言うと、免疫に関係する細胞の調整機能「免疫チェックポイント」を薬で阻害する治療です。
この「免疫チェックポイント」は、免疫がウイルスや細菌などの異物だけを攻撃し、正常な細胞を傷つけないようにブレーキをかけます。しかし、この機能があることで、免疫ががん細胞を攻撃することができません。阻害薬がこのブレーキを外すことで、免疫にがん細胞を攻撃させます。
この治療は、最初は皮膚がんや腎細胞がんから始まり、今では肺がん、胃がん、大腸がん、乳がんなど20ほどのがん種で標準治療の一部として適応されるようになりました。ただし、副作用として自己免疫疾患など免疫関連有害事象が起こることがあります。

遺伝子変異のタンパク質が、がんの増殖につながっている場合、その発現を分子標的薬の一種である抗体薬で抑えます。遺伝子変異によっては従来型の抗がん剤も併用すると効果が高い場合があり、抗がん剤と抗体薬を順番に点滴します。
「抗体薬物複合体」は、その名の通り抗体薬の中に抗がん剤を埋め込んだもの。狙った細胞にくっついて取り込まれる抗体薬の機能を利用し、抗がん剤をがん細胞に的確に届けます。
抗がん剤は単独で投与すると正常細胞にもダメージを与えてしまうことがありますが、薬を抗体に埋め込むことによって、がん細胞の中に入ってから薬が弾けるので、高い濃度で投薬でき、従来の抗体薬よりも高い効果を発揮します。手術の後に使うことも多いです。一方で抗がん剤が正常細胞に入りにくいとはいえ副作用はあるので、医師と相談しながら調整する必要があります。


現在では治療の選択肢が増え、がんが転移などで進行していても、的確な治療で予後を延ばすことができるようになりました。また、がん治療薬の副作用は一昔前より格段に少なくなっており、つらい症状が出た場合でも医師と相談しながら薬量や服薬頻度をコントロールしていくことが可能です。生活の質を保ちながら、学業や子育て、仕事などを続けることも難しくなくなりました。
最近は「がんと共生する」という言葉がよく使われます。昔は「がん撲滅」「がん克服」という表現が流布し、治療の面では手術でがんが取れる人しか恩恵がありませんでした。でも今は、転移がある進行がんの患者さんでも自分らしく人生を送れるようになりました。上手に治療計画を立て、がんがあまり悪さをしないよう落ち着かせ、副作用をコントロールし、生活の質を高めていく。それによってがんと共に生きられる時代です。
島大病院は多様な診療科が連携してがん治療に取り組んでいます。医師だけでなく、看護師、薬剤師、ソーシャルワーカーなどとの多職種連携も。それを取りまとめる組織が「先端がん治療センター」です。キャンサーボード(※)や、新しい抗がん剤の承認を決める審査委員会の統括も行います。がん治療を的確に行うための「司令塔」です。多様な診療科があり幅広い対応ができる島大病院だからこそ必要な体制です。
※がん治療に関わる医師や医療スタッフなどが、患者の状態や治療方針を共有し、意見交換などをするカンファレンス


がんに関するさまざまな悩みに対応しています。患者さん本人やご家族、地域住民などが相談でき、通院していない人も相談可能です。独居の高齢者、勉強や受験を希望する小児・AYA世代など、年齢やライフステージごとの相談にも多職種連携で対応しています。


1992年広島大学医学部卒業。
大阪府立羽曳野病院、広島大学医学部を経て国立がんセンター研究所腫瘍遺伝子研究部でリサーチ・レジデントに。アメリカ・ピッツバーグ大学薬効試験部や近畿大学医学部、名古屋大学などを経て、2007年に国立がんセンター中央病院に着任し、通院治療センターのセンター長、乳腺・腫瘍内科の科長を務める。2020年に当院に赴任。同年から先端がん治療センターで現職、翌年から腫瘍内科長を兼務。がん薬物療法専門医・指導医。
しろうさぎ83号より(2026年4月発行)